Insulinoma gušterače je retka neoplazma koja se formira iz beta ćelija. Najčešće takva neoplazma ima dobroćudnu prirodu, ali i malignu u 15% slučajeva otkrivanja patologije.
Ovu patologiju karakteriše prisustvo autonomne hormonske aktivnosti, koja se sastoji u povećanom izlučivanju hormona inzulina, što dovodi do razvoja hiperinzulinizma.
Inzulin se počinje nekontrolirano isticati, što izaziva pojavu hipoglikemijskog sindroma.
Hipoglikemijski sindrom je čitav kompleks neuroglikopeničnih i adrenergičkih simptoma.
Među čitavom raznovrsnošću tumora koji se formiraju u tkivima gušterače i imaju povećanu hormonalnu aktivnost, ova vrsta neoplazme zauzima oko 70%.
Razvoj hipoglikemije u insulinomu i klasifikacija neoplazmi
Najčešće se razvoj tumora bilježi kod ljudi starih 40 do 60 godina. U vrlo rijetkim slučajevima takva se patologija može razviti u djetinjstvu.
Pojava tumora može se javiti u bilo kojem dijelu gušterače. Slučajevi nastanka patološkog fokusa otkriveni su ne samo u tijelu žlijezde, već i u njezinu repu i glavi. Veličine insulinoma mogu se kretati od 1,5 cm do 2 cm u promjeru.
 Razvoj hipoglikemije u prisustvu insulinoma u tkivima gušterače povezan je sa proizvodnjom i ispuštanjem velike količine inzulina u krv.
Razvoj hipoglikemije u prisustvu insulinoma u tkivima gušterače povezan je sa proizvodnjom i ispuštanjem velike količine inzulina u krv.
U normalnom stanju, uz smanjenje količine glukoze, dolazi do smanjenja proizvodnje inzulina od strane beta ćelija. U ćelijama tumora fokusiran je ovaj mehanizam regulacije, pa sa smanjenjem količine ugljikohidrata u krvi ne dolazi do smanjenja proizvodnje inzulina. Višak hormona uzrokuje pojavu hipoglikemijskih simptoma.
Najčešće se pojava teških znakova hipoglikemijskog sindroma opaža noću, na prazan stomak ili kod dugotrajnog gladovanja.
Ovisno o prirodi neoplazme, svi insulinomi mogu se podijeliti u dvije grupe:
- Neoplazme koje imaju dobroćudnu prirodu.
- Tumori zloćudne prirode.
U skladu s medicinskom statistikom, razvoj ove patologije kod žena bilježi se mnogo češće nego kod muškaraca.
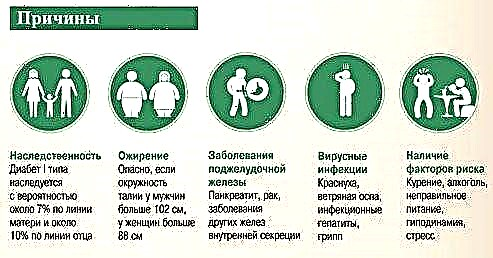
Prema pretpostavci većine ljekara koji vrše istraživanja, razlog pojave inzulina leži u poremećajima u radu gastrointestinalnog trakta koji su posljedica poraza bilo koje bolesti.
Pored toga, sljedeći uzroci mogu utjecati na pojavu i razvoj insulinoma u ljudskim tkivima gušterače:
- iscrpljenost tijela kao rezultat dugotrajnog posta;
- malapsorpcija ugljikohidrata u crijevima;
- razvoj akutnog ili hroničnog enterokolitisa;
- resekcija želuca;
- izloženost toksima na tkivu jetre;
- razvoj bubrežne glukozurije;
- anoreksija povezana s neurozom;
- pojava nedostatka hormona štitnjače u krvi;
- pojava akutnog oblika insuficijencije kore nadbubrežne korekcije sa smanjenjem nivoa glukokortikoida i šećera;
- inhibicija funkcija prednje hipofize.
Insulinoma nije nasljedna vrsta bolesti i rijetka je, ali mnogo češće od ostalih insuloma koji mogu oštetiti tkivo gušterače.
Simptomi insuloma gušterače
S progresijom patologije razlikuju se razdoblja relativnog blagostanja, zamijenjena razdobljima izraženih manifestacija razvoja hipoglikemije i reaktivne hiperadrenalinemije.
Tijekom relativnog blagostanja, patologija se loše pokazuje. Kod osobe u ovom vremenskom periodu postoji samo povećan apetit i razvija se gojaznost.
U razdoblju izraženih manifestacija hipoglikemije i reaktivne hiperadrenalinemije kao posljedice neuspjeha u funkcioniranju mehanizama prilagodbe središnjeg živčanog sustava i djelovanja antiinzulinskih faktora, može se razviti akutni hipoglikemijski napad.
Najčešće se napad napada opaža na prazan stomak izjutra. Pored toga, ovaj se fenomen može dogoditi u slučaju dugog odmora između obroka. Tokom razvoja napada simptomi ukazuju na nagli pad koncentracije glukoze u krvi. Indikator može pasti na razinu od 2,5 mmol / litra, pa čak i u nekim slučajevima niži.
Neuroglikopenski simptomi karakteristični za ovu bolest slični su uobičajenim psihijatrijskim ili neurološkim poremećajima.
Pacijenti osjećaju grčeve slabosti u mišićima, javlja se zbunjenost, pojavljuju se jake glavobolje.
U nekim slučajevima napadaji mogu biti praćeni neuobičajenom psihomotornom agitacijom:
- Pojavljuje se pojačana motorička anksioznost.
- Pojavljuje se osjećaj euforije.
- Pojavljuju se halucinacije.
- Postoje napadi nemotivirane agresije.
- Pojavljuje se neusklađenost govora.
Simpatički-nadbubrežni sistem reagira na hipoglikemijski napad pojavom drhtavice, hladnog znoja, pojavom nerazumnog osjećaja straha i razvojem tahikardije.
Daljnjim napredovanjem napada pojavljuju se epileptični napadi, opaža se gubitak svijesti i razvija se koma.
Ublažavanje znakova napada vrši se intravenskim davanjem otopine glukoze.
Razvoj hipoglikemijskog napada može pokrenuti srčani udar i lokalno oštećenje živčanog sistema. Postoji šansa za razvoj inzulinske kome.
Pojava kronične hipoglikemije u prisustvu insulinoma izaziva pojavu poremećaja u funkcionisanju centralnog nervnog sistema, što dovodi do uticaja na trajanje faze relativnog blagostanja.
U intervalu između napada opaža se pogoršanje vida i pamćenja.
Najčešće, čak i nakon uklanjanja žarišta tumora, pacijent ima pad intelektualnih sposobnosti što dovodi do gubitka pacijentovog prethodnog socijalnog statusa.
Dijagnoza insuloma gušterače
 Pri početnom pregledu dežurni lekar kao rezultat ispitivanja utvrđuje prisustvo najbližih krvnih srodnika patologija u funkciji pankreasa.
Pri početnom pregledu dežurni lekar kao rezultat ispitivanja utvrđuje prisustvo najbližih krvnih srodnika patologija u funkciji pankreasa.
Osim toga, postupak ankete otkriva kada su se pojavili prvi znakovi prisutnosti patoloških poremećaja.
Da bi se utvrdila prisutnost inzulina, provode se složeni laboratorijski testovi, vizualni instrumentalni pregledi i laboratorijska ispitivanja6
- Provodi se post posta koji se sastoji od namjerne provokacije hipoglikemije i Whipple-ove trijade tipične za tumor.
- Da se izazove hipoglikemijsko stanje, koristi se medicinsko sredstvo koje u svom sastavu sadrži egzogeni inzulin - provodi se test supresijskog inzulina. U ovom slučaju se otkriva visoki sadržaj C-peptida u krvi pri niskom nivou glukoze.
- Provodi se test provokacije inzulina, koji se sastoji u intravenskoj primjeni glukagona ili glukoze, koji provociraju otpuštanje inzulina. Po količini izbačenog inzulina procjenjuje se prisutnost žarišta tumora.
Ako izvedena ispitivanja daju pozitivan rezultat, tada se provode daljnje studije.
Za to se koriste sljedeće dijagnostičke metode:
- Ultrazvuk gušterače;
- MRI
- scintigrafija pankreasa;
- selektivna angiografija;
- intraoperativna ultrasonografija pankreasa;
- dijagnostička laparoskopija.
Prilikom provođenja pregleda insulinoma treba razlikovati od takvih patologija kao što su:
- Alkoholna i liječna hipoglikemija.
- Rak nadbubrežne žlijezde.
- Insuficijencija hipofize i nadbubrežne kiseline
- Galaktosemija.
- Dumping sindrom.
Nakon obavljanja kompleksa potrebnih pregleda započinju s liječenjem tumora.
Tretman inzulina gušterače
 Najčešći tretman inzulina je operacija.
Najčešći tretman inzulina je operacija.
Volumen kirurške intervencije u potpunosti ovisi o veličini žarišta tumora i mjestu njegove lokalizacije.
U nekim se slučajevima vrši inzulinektomija ili resekcija tkiva gušterače.
Uspjeh operacije procjenjuje se dinamičkim određivanjem razine glukoze u tijelu tokom intervencije.
Kao rezultat operacije, pojava postoperativnih komplikacija koje su sljedeće:
- trbušni apsces se razvija;
- formiraju se fistule pankreasa;
- razvija se peritonitis.
U slučaju da mjesto tumora ne operira, tada se provodi konzervativno liječenje, koriste se metode sprečavanja razvoja hipoglikemije, napadaji se kontroliraju pomoću glukagona, adrenalina, glukokortikoida i norepinefrina.
U početnoj fazi razvoja patologije bolesnicima se preporučuje jesti sa velikim sadržajem ugljikohidrata.
Ako se otkriju znakovi malignosti tumorske lezije, provode se tečajevi kemoterapije primjenom doksorubicina ili streptozotocina.
Intenzivna hemoterapija ne garantuje oporavak i povećava rizik od smrti do 60%
Učestalost potpunog izlječenja pri korištenju hirurške metode liječenja dostiže 90%.
Za vrijeme liječenja novotvorina, prehranu treba radikalno pregledati, osim toga, treba koristiti frakcijsku prehranu. Učestalost obroka treba biti najmanje pet puta dnevno. A porcije unosa hrane trebaju biti male.
Svi pacijenti s identificiranim insulinomom trebaju biti stavljeni na dispanzer kod endokrinologa i neurologa.
Kako bi se spriječio razvoj hipoglikemijskog stanja mogu se koristiti alternativne metode liječenja kojima se efikasno može kontrolirati nivo šećera u krvi kod pacijenta.
Prognoza za insulinom
 Vjerovatnoća oporavka pacijenta nakon hirurške ekscizije mjesta tumora je od 65 do 80%.
Vjerovatnoća oporavka pacijenta nakon hirurške ekscizije mjesta tumora je od 65 do 80%.
Što se ranije otkrije patološka formacija to je veća vjerojatnost da se pacijent oporavi nakon odgovarajućeg liječenja te se lakše mogu ispraviti promjene koje se javljaju u funkcioniranju živčanog sustava.
Napad smrti nakon operacije opažen je u 5-10% slučajeva. Oko 3% pacijenata podliježe postoperativnom recidivu.
Jedan od deset pacijenata ima malignu degeneraciju žarišta tumora. U tom je slučaju popravljen destruktivni rast tumora. Istovremeno s rastom glavnog fokusa dolazi do stvaranja metastaza u udaljenim organima i sistemima pacijentovog tijela.
Uz prisustvo maligniteta, prognoza je nepovoljna, samo oko 60% pacijenata preživi dve godine nakon operacije.
Ako postoji povijest bolesti, pacijenti bi trebali prilagoditi prehranu i napustiti loše navike. Osim toga, trebali biste redovno podvrgavati pregledima u medicinskoj ustanovi najmanje jednom godišnje. Ispitivanje mora nužno uključivati određivanje nivoa glukoze u krvnoj plazmi pacijenta.
U pravilu razvoj patologije dovodi do pojave i napredovanja pankreatitisa u tijelu pacijenta.
Insulinoma je opisana u videu u ovom članku.