Dijabetička ketoacidoza je dekompenzirani oblik dijabetesa povezan s nedostatkom inzulina. Bolest prati porast glukoze u krvi i ketonskih tijela. DKA nastaje kao rezultat metaboličkog zatajenja kod pacijenata s dijabetesom i najčešća je komplikacija.
Šta je ketoacidoza?
"Acidoza" se s latinskog jezika prevodi kao "kisela" i znači pomak acidobazne ravnoteže tijela prema povećanju kiselosti. Pošto je uzrok ovog procesa povećanje koncentracije ketonskih tela, reč „acidoza“ dodaje se prefiks „keto“.
Kakva je veza između metaboličke neravnoteže i dijabetesa? Pokušajmo objasniti. Normalno, glavni izvor energije je glukoza, koja u organizam ulazi sa hranom. Nedostajuća količina nadoknađuje se glikogenom koji se nakuplja u mišićima i jetri.
Pošto su rezerve glikogena ograničene, a njegova zapremina predviđena je za oko jedan dan, dolazi na red masnim naslagama. Masnoća se razgrađuje do glukoze i tako nadoknađuje njegov nedostatak. Proizvodi raspadanja masti su ketoni, odnosno ketonska tijela - aceton, acetoacetatna i beta-hidroksibuterna kiselina.
Do povećanja koncentracije acetona može doći tijekom vježbanja, dijeta, neuravnotežene prehrane s prevladavanjem masne hrane i minimalnom količinom ugljikohidrata. U zdravom tijelu, ovaj proces ne uzrokuje oštećenja zbog bubrega, koji brzo uklanjaju ketonska tijela, a PH ravnoteža nije narušena.
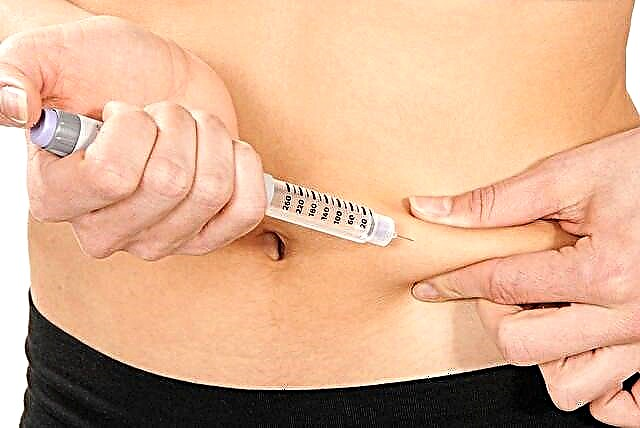
Pacijent s dijabetesom mora biti upućen kako upravljati svojom bolešću: trebao bi naučiti kontrolirati razinu šećera i izračunati dozu inzulina ovisno o hrani
Dijabetička ketoacidoza se razvija vrlo brzo čak i uz normalnu prehranu i nedostatak fizičke aktivnosti. Razlog leži u nedostatku ili potpunom odsustvu inzulina, jer bez njega glukoza ne može prodrijeti u stanice. Postoji situacija "gladi usred obilja", kada je glukoze dovoljno, ali ne postoje uslovi za njenu upotrebu.
Masnoća i glikogen ne mogu utjecati na proces, a razina glukoze i dalje raste. Hiperglikemija raste, povećava se brzina razgradnje masti, a kao rezultat toga, koncentracija ketonskih tijela postaje prijeteća. S povećanjem bubrežnog praga, glukoza ulazi u mokraćni sustav i aktivno se izlučuje bubrezima.
Bubrezi rade do krajnjih svojih mogućnosti i ponekad se ne mogu nositi s tim, dok se gubi značajna količina tekućine i elektrolita. Zbog značajnog gubitka tekućine, u tkivima dolazi do zgrušavanja krvi i gladovanja kisikom. Hipoksija tkiva potiče stvaranje mliječne kiseline (laktata) u krvi, što je bogato razvojem mliječne kome, laktacidoze.
Obično je indikator PH u krvi u prosjeku 7,4, a njegova vrijednost ispod 7 postoji direktna prijetnja ljudskom životu. Dijabetička ketoacidoza može dovesti do takvog smanjenja za samo nekoliko sati, a ketoacidotska koma se javlja u toku dana ili malo više.
Razlozi
Stanje akutne dekompenzacije može biti uzrokovano nedostatkom inzulina kod bilo koje vrste dijabetesa. Dijabetes tipa 1 obično prati apsolutni nedostatak inzulina. Kod dijabetesa tipa 2 razvija se relativni nedostatak inzulina.

Dijabetička ketoacidoza često je prvi simptom dijabetesa tipa 1 ako pacijent još ne zna da je bolestan i ne prima liječenje. Ovako se dijagnosticira primarni dijabetes u oko trećine bolesnika.
Ketoacidoza se javlja samo kod ozbiljnog nedostatka inzulina i naglog povećanja glukoze u krvi.
Razvoj ketoacidoze može izazvati niz čimbenika, a to su:
 Norma šećera u krvi kod žena
Norma šećera u krvi kod žena- pogreške u uzimanju inzulina - nepravilna doza, upotreba lijekova s istekom roka trajanja, neočekivani neuspjeh injekcijske šprice ili pumpe za inzulin;
- medicinska greška - imenovanje tableta za smanjivanje šećera u krvi s očiglednom potrebom pacijenta za injekcijama inzulina;
- uzimanje lijekova antagonista inzulina koji povećavaju šećer u krvi - hormona i diuretika;
- kršenje prehrane - povećanje pauze između obroka, veliki broj brzih ugljikohidrata u prehrani;
- tretman antipsihoticima koji smanjuju osjetljivost na inzulin;
- ovisnost o alkoholu i nervni poremećaji koji sprečavaju adekvatno liječenje;
- upotreba alternativnih, narodnih lijekova umjesto terapije inzulinom;
- prateće bolesti - endokrine, kardiovaskularne, upalne i zarazne;
- povrede i operacije. Nakon operacije na gušterači kod ljudi koji ranije nisu imali dijabetes, može biti narušen proces proizvodnje inzulina;
- trudnoća, posebno popraćena teškom toksikozom uz učestalo povraćanje.
U 25 od 100 pacijenata uzrok ketoacidoze kod dijabetes melitusa je idiopatski jer nije moguće uspostaviti vezu s bilo kojim od čimbenika. Povećana potreba za inzulinom može se pojaviti kod školske djece i adolescenata tijekom razdoblja hormonskog prilagođavanja i nervnog naprezanja.

Česti su i slučajevi namjernog odbijanja davanja inzulina sa suicidnim ciljevima. Mladi ljudi sa dijabetesom tipa 1 često pokušavaju samoubistvo izvršiti na ovaj način.
Klasifikacija i simptomi
Ketoacidoza se razvija u tri stadija:
- ketoacidotski prekoma, stadij 1;
- napad ketoacidotske kome, stupanj 2;
- potpuna ketoacidotska koma, 3. stadijum.
U većini slučajeva od prve do poslednje faze prođe oko 2,5-3 dana. Postoje izuzeci kada se koma pojavi ne više od jedan dan kasnije. Zajedno s povećanjem glukoze u krvi i drugim metaboličkim poremećajima, klinička slika postaje sve izraženija.
Simptomi dijabetičke ketoacidoze dijele se na rane i kasne. Prije svega, postoje znaci hiperglikemije:
- suha usta, osećaj stalne žeđi;
- učestalo mokrenje
- gubitak težine i slabost.

Dijabetička ketoacidotska koma je vrsta hiperglikemijske kome i javlja se kod otprilike 40 od hiljadu pacijenata
Tada su karakteristični simptomi povećane proizvodnje ketona - promjena respiratornog ritma, zvana Kussmaul-ovo disanje. Osoba počinje duboko i bučno disati, dok udiše zrak rjeđe nego inače. Pored toga, postoji miris acetona iz usta, mučnina i povraćanje.
Svi gore navedeni simptomi indikacija su za hitnu hospitalizaciju. Budući da su manifestacije ketoacidoze slične drugim bolestima, pacijent se često dovodi u bolnicu za hirurške ili zarazne bolesti. Zbog toga je jako važno unaprijed izmjeriti pacijentov šećer u krvi i provjeriti na prisustvo ketonskih tijela u urinu.
U bolesnika s ketoacidozom mogu se javiti komplikacije - plućni edem, tromboze različite lokalizacije, upala pluća i cerebralni edem.
Dijagnostika
Na osnovu pritužbi i pregleda pacijenta uspostavlja se primarna dijagnoza i prisustvo sistemskih bolesti koje pogoršavaju tok ketoacidoze. Tokom pregleda primjećuju se karakteristični znakovi: miris acetona, bol tijekom palpacije trbuha, inhibirane reakcije. Krvni pritisak je obično nizak.
Za potvrdu dijagnoze i diferencijalnu dijagnozu provode se laboratorijski testovi krvi i urina. Kada je sadržaj glukoze u krvi veći od 13,8, možemo govoriti o razvoju ketoacidoze, vrijednost ovog pokazatelja od 44 i više ukazuje na prekomatozno stanje pacijenta.
Razina glukoze u mokraći u ketoacidozi iznosi 0,8 i viša. Ako se urin više ne izlučuje, tada se koriste posebne testne trake s primjenom seruma u krvi na njih. Povećana urea u krvi ukazuje na oslabljenu funkciju bubrega i dehidraciju.
O razvoju ketoacidoze može se suditi po nivou amilaze, enzima gušterače. Njezina će aktivnost biti iznad 17 jedinica / sat.

Kada se provodi ketoacidoza infuzijska terapija izotoničnom otopinom natrijum-hlorida i rade injekcije inzulina
Budući da se diureza povećava pod utjecajem hiperglikemije, razina natrijuma u krvi pada ispod 136. U ranoj fazi dijabetičke ketoacidoze povećava se pokazatelj kalija koji može preći 5,1. S razvojem dehidracije, koncentracija kalija postepeno opada.
Bikarbonati u krvi igraju ulogu svojevrsnog alkalnog pufera koji održava acidobaznu ravnotežu u normi. Pri jakoj zakiseljivanju krvi ketonima smanjuje se količina bikarbonata, a u posljednjim fazama ketoacidoza može biti manja od 10.
Omjer kationa (natrijuma) i aniona (hlor, bikarbonati) je obično oko 0. S povećanim stvaranjem ketonskih tijela, anionski interval može se značajno povećati.
Uz smanjenje količine ugljičnog dioksida u krvi, poremećaj cerebralne cirkulacije se poremeti kako bi se nadoknadila kiselost, što može dovesti do vrtoglavice i nesvjestice.
Ako je potrebno, pacijentima se propisuje elektrokardiogram kako bi se isključio srčani udar na pozadini dehidracije. Da biste isključili plućnu infekciju, uradite rentgen grudnog koša.
Diferencijalna (razlikovna) dijagnostika provodi se s drugim vrstama ketoacidoze - alkoholnom, gladnom i mliječnom kiselinom (laktacidoza). Klinička slika može imati slična obilježja s trovanjem etilom i metanolom, paraldehidom, salicilatima (aspirinom).
Lečenje
Terapija dijabetičke ketoacidoze provodi se samo u stacionarnim uvjetima. Njegova glavna područja su sljedeća:
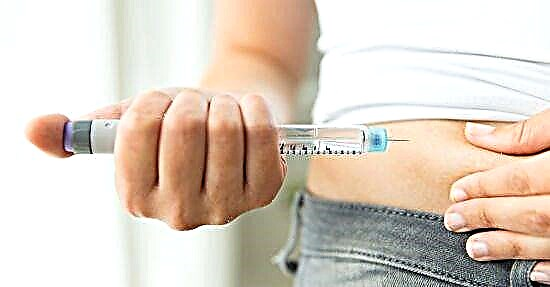
- nadomjesna terapija inzulinom;
- infuzijska terapija - rehidratacija (nadoknada izgubljene tečnosti i elektrolita), korekcija PH;
- liječenje i eliminacija pratećih bolesti.

Kiselo-bazna ravnoteža ili PH - jedan je od najvažnijih faktora koji određuju vjerovatnost razvoja mnogih bolesti; sa svojim fluktuacijama u jednom ili drugom smjeru, rad organa i sustava je poremećen, a tijelo postaje bespomoćno
Tokom boravka u bolnici pacijenta se neprestano nadgleda vitalni znaci prema sledećem planu:
- brzi testovi na glukozu - satno, dok indeks šećera ne padne na 14, nakon čega se krv uzima svaka tri sata;
- urinski testovi - 2 puta dnevno, nakon dva dana - 1 put;
- krvna plazma za natrijum i kalijum - 2 puta dnevno.
Umeće se mokraćni kateter koji kontrolira mokraćnu funkciju. Kada pacijent ponovno stekne svijest i obnovi se normalno mokrenje, kateter se uklanja. Svaka 2 sata ili češće se mjeri krvni pritisak, puls i tjelesna temperatura.
Pomoću posebnog katetera sa predajnikom nadgleda se i centralni venski pritisak (krvni pritisak u desnom atrijumu). Tako se ocjenjuje stanje krvožilnog sustava. Elektrokardiogram se izvodi kontinuirano ili jednom dnevno.
Važno je znati da još prije hospitalizacije dijabetičaru treba injektirati natrijum-klorid intravenski u količini od 1 litre / sat i intramuskularno kratki inzulin - 20 jedinica.
Terapija inzulinom
Terapija inzulinom je glavna metoda kojom se mogu ukloniti patološki procesi koji su doveli do razvoja ketoacidoze. Da bi povećao nivo inzulina, daje se u kratkim dozama od 4-6 jedinica u satu. To pomaže usporiti razgradnju masti i stvaranje ketona, a samim tim i oslobađanje glukoze u jetri. Kao rezultat toga, povećava se proizvodnja glikogena.
Insulin se pacijentu takođe daje kapanjem u kontinuiranom režimu. Da bi se izbjegla adsorpcija inzulina, u tretman se dodaje albumin iz humanog seruma, natrijum hlorid i 1 ml pacijentove krvi.

Doze inzulina mogu se prilagoditi ovisno o rezultatima mjerenja. U nedostatku očekivanog učinka u prva dva ili tri sata, doza se udvostručuje. Međutim, strogo je zabranjeno snižavanje šećera u krvi prebrzo: smanjenje koncentracije veće od 5,5 mol / l na sat prijeti razvoju moždanog edema.
Rehidratacija
Za nadoknađivanje rezervi tečnosti infuzija je otopljena od 0,9% fiziološkog rastvora. U slučaju povišene razine natrijuma u krvi, koristi se 0,45% otopina. Kada se eliminira nedostatak tekućine, funkcija bubrega se postepeno obnavlja, a šećer u krvi brže se smanjuje. Višak glukoze počinje se aktivnije izlučivati mokraćom.
Uvođenjem fiziološke otopine potrebno je pratiti CVP (centralni venski pritisak), jer količina oslobođenog urina ovisi o njima. Stoga, čak i u slučaju značajne dehidratacije, volumen ubrizgane tekućine ne smije prelaziti volumen urina koji se oslobađa za više od litre.

Dijabetes tipa 2 javlja se kod 9 od 10 pacijenata i najčešće pogađa starije ljude
Ukupni volumen ubrizgavane fiziološke otopine dnevno ne bi trebao biti veći od 10% težine pacijenta. S padom gornjeg krvnog pritiska (manjim od 80), infuzija je plazma krvi. S manjkom kalijuma daje se tek nakon obnavljanja mokraćne funkcije.
Tokom liječenja nivo kalija neće porasti odmah, zbog povratka u unutarćelijski prostor. Osim toga, u razdoblju primjene fizioloških otopina dolazi do prirodnih gubitaka elektrolita mokraćom. Međutim, nakon obnove kalijuma u ćelijama, njegov sadržaj u krvotoku se normalizuje.
Korekcija kiselosti
Pri normalnim vrijednostima šećera u krvi i dovoljnom opskrbom tekućine u tijelu, acidobazna ravnoteža postupno se stabilizira i preusmjerava prema alkalizaciji. Formiranje ketonskih tijela prestaje i oporavljeni izlučni sustav uspješno se nosi s njihovim odlaganjem.
Zato nisu potrebne dodatne mjere: pacijent ne smije piti mineralnu vodu ili otopinu sode bikarbone. Samo u nekim slučajevima, kada se kiselost krvi smanji na 7, a nivo bikarbonata - na 5, naznačena je infuzija natrijum bikarbonata. Ako se alkalizacija krvi koristi po većoj stopi, tada će učinak terapije biti suprotan:
- hipoksija tkiva i aceton u kičmeni moždini će se povećati;
- pritisak će se smanjiti;
- nedostatak kalcijuma i kalijuma će se povećati;
- oslabljena je funkcija inzulina;
- povećava se brzina stvaranja ketonskih tijela.
U zaključku
Povijest dijabetes melitusa počela je s poviješću čovječanstva. Ljudi su saznali za to još prije naše ere, o čemu svjedoče sačuvani rukopisi Drevnog Egipta, Mezopotamije, Rima i Grčke.U tim ranim godinama, liječenje je bilo ograničeno na bilje, pa su pacijenti osuđeni na patnju i smrt.
Od 1922., kada je prvi put korišten inzulin, bilo je moguće pobijediti veliku bolest. Kao rezultat, višemilionska armija pacijenata kojima je potreban inzulin bila je u mogućnosti izbjeći preranu smrt od dijabetičke kome.
Danas se dijabetes i njegove komplikacije, uključujući ketoacidozu, liječe i imaju povoljnu prognozu. Međutim, važno je zapamtiti da medicinska njega mora biti pravovremena i adekvatna, jer kad kasni, pacijent brzo zapali u komu.
Za sprečavanje razvoja dijabetičke ketoacidoze i održavanje dobrog kvaliteta života, potrebno je pravilno koristiti uređaje dizajnirane za primjenu inzulina i držati razinu šećera u krvi pod stalnom kontrolom. Budite zdravi!