Dugo vremena je dijabetes bio uzrok visokog pobola i smrtnosti majki, kao i perinatalne smrtnosti. Sve do otkrića inzulina (1921.) žene su rijetko preživjele do reproduktivne dobi, a samo 5% njih moglo je zatrudnjeti.
Liječnici su joj u slučaju trudnoće često savjetovali abortus, jer predstavlja veliku prijetnju za ženin život. Trenutno se kontrola bolesti znatno poboljšava i došlo je do značajnog smanjenja smrtnosti majki.
Ali istovremeno, urođene malformacije u djece rođene majkama sa šećernom bolešću nastaju u 2 do 15% slučajeva. Od 30 do 50% svih slučajeva perinatalne smrtnosti povezane s malformacijama javlja se kod takve novorođenčadi.
Buduće majke s dijabetesom tipa 1 imaju pet puta veću vjerojatnost da će imati novorođenčad i smrtnost kod novorođenčadi. Štoviše, kod djece koja su se pojavila u takvim ženama, smrtnost novorođenčadi je tri puta veća, a novorođenčad sa 15.
Djeca s majkama sa šećernom bolešću prvog tipa imaju tri puta veću vjerojatnost da će se roditi carskim rezom, imaju dvostruko više povreda od rođenja i 4 puta veću potrebu za intenzivnom njegom.
Šta je dijabetička fetepatija?
Dijabetička fetopatija je stanje djeteta u maternici i rođenog žena sa šećernom bolešću kod kojeg se javljaju specifične nepravilnosti u razvoju ploda. Oni počinju nakon prvog tromjesečja ako je majčin dijabetes latentan ili loše nadoknađen.
Stanje ploda procjenjuje se čak i tijekom trudnoće, proučava se amnionska tekućina za omjer lecitina i sfingomijelina, provodi se pjenasti test, analiza kulture i mrlja po Gramu. Novorođenčad se ocjenjuje na Apgar skali.
Deca rođena majkama sa šećernom bolešću mogu imati sledeće karakteristične promene:
- respiratorni poremećaji;
- hipoglikemija;
- gigantizam ili pothranjenost;
- hipokalcemija;
- hipomagnezijemija;
- policitemija i hiperbilirubinemija;
- urođene malformacije.
Djeca žena koje imaju dijabetes imaju kašnjenja u stvaranju plućnog tkiva zbog blokade stimulacije sazrijevanja pluća pod djelovanjem kortizola zbog hiperinsulinemije.
4% novorođenčadi ima abnormalnosti pluća, 1% razvija hipertrofičnu kardiomiopatiju, policitemiju i prolaznu tahipneju novorođenčeta.
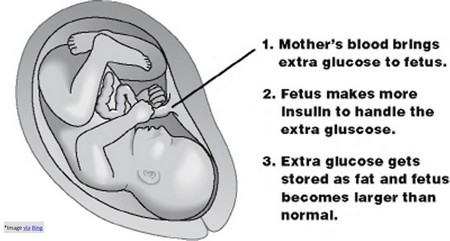
Prema Pedersonovoj hipotezi, dijabetička fitopatija, gigantizam i hipoglikemija razvijaju se po sledećem principu: „fetalni hiperinzulinizam - majčinska hiperglikemija“. Najčešće, malformacije u djeteta nastaju zbog loše kontrole koncentracije glukoze u krvi majke u prva tri mjeseca trudnoće.
Ako žena ima dijabetes tipa 1, tada joj treba podvrgnuti konceptualnu glikemijsku kontrolu i pažljivo planirati trudnoću kako bi se spriječile urođene abnormalnosti u plodu.
Hiperglikemija žene
Hiperglikemija žene u kasnoj trudnoći može dovesti do rađanja djeteta s puno tjelesne težine, poremećaja dizelektrolita i kardiomegalije.
Makrosomija (gigantizam) dijagnosticira se ako djetetova visina ili tjelesna masa odstupaju više od 90 centila u odnosu na gestacijsku starost. Makroomija se opaža kod 26% beba rođenih žena sa dijabetesom, a kod djece iz opšte grupe u 10% slučajeva.
Zbog velike tjelesne težine fetusa i novorođenčeta povećava se rizik od razvoja perinatalnih komplikacija poput distopije fetusa ramena, asfiksije, prijeloma kostiju i ozljeda brahijalnog pleksusa tijekom porođaja.
Sva djeca s gigantizmom moraju se ispitati na vjerojatnost nastanka hipoglikemije. To je posebno važno kada je žena primila veliku količinu otopine glukoze tokom porođaja.
Ako tjelesna težina i visina novorođenog djeteta imaju pokazatelje manje od 10 centila u odnosu na njihovu gestacijsku dob, tada kažu o intrauterinoj usporavanju rasta.
Štaviše, morfofunkcionalna zrelost je dve ili više nedelja iza gestacijske starosti. Intrauterusna retardacija rasta primijećena je kod 20% beba kod žena s dijabetesom i 10% djece u ostatku populacije. To se događa zbog pojave ozbiljnih renovikularnih komplikacija kod majke.
U prvim satima fetalnog života uvijek se odvija hipoglikemija. Karakteriziraju ga mišićna hipotenzija, povećana konvulzivna spremnost, uznemirenost, letargično sisanje, slab krik.
U osnovi, takva hipoglikemija nema kliničkih manifestacija. Postojanost ovog stanja javlja se u prvoj sedmici djetetovog života.
Razvoj hipoglikemije kod novorođenčadi počinje kao rezultat hiperinzulinizma. Povezana je sa hiperplazijom dječijih beta ćelija gušterače kao reakcijom na povišen nivo šećera u majčinoj krvi. Kada se pupčana vrpca vezala, unos šećera od majke naglo prestaje, a proizvodnja inzulina nastavlja se u velikim količinama, što izaziva hipoglikemiju. Dodatnu ulogu u razvoju ovog stanja igra i perinatalni stres u kojem raste nivo kateholamina.
Prve mjere
Dijabetička fetopatija zahtijeva sljedeće mjere u prvim dijelovima nakon rođenja fetusa:
- Održavanje normalne koncentracije glukoze u krvi.
- Održavanje tjelesne temperature novorođenčeta od 36,5 do 37,5 stepeni.
Ako šećer u krvi padne manje od 2 mmol / litra, tada morate glukozu ubrizgati intravenski u situaciji kada se razina glikemije nakon hranjenja djeteta ne povećava ili hipoglikemija ima kliničke manifestacije.
Ako šećer u krvi padne ispod 1,1 mmol / litra, morate intravenski ubrizgati 10% otopinu glukoze da biste ga povisili na 2,5-3 mmol / lit. Da bi se postigao ovaj cilj, doziranje 10% glukoze izračunava se u količini od 2 ml / kg i daje se 5 do 10 minuta. Da bi se održala euglikemija, izvodi se jedna bolusna kapljica 10% -tne otopine glukoze intenzitetom od 6-7 mg / kg po minuti. Nakon postizanja euglikemije, brzina primjene trebala bi biti 2 mg / kg u minuti.
Ako se razina normalizira za dvanaest sati, tada se infuzija mora nastaviti brzinom od 1-2 mg / kg u minuti.
Korekcija koncentracije glukoze vrši se na pozadini enteralne ishrane.
Za respiratornu podršku koriste se različite metode terapije kisikom koje omogućuju održavanje razine zasićenosti kisikom u venskom krvotoku više od 90%. Za djecu rođenu prije 34 tjedna gestacije, surfaktanti se daju endotrahealno.
Kardiovaskularne komplikacije se liječe na isti način kao i slične patologije kod druge djece. Ako postoji sindrom malog izbacivanja sa opstrukcijom izlaznog trakta lijeve komore, tada se propisuje propranolol (lijek iz grupe koji blokira beta). Učinci su ovisni o dozi:
- Od 0,5 do 4 µg / kg u minuti - za ekscitaciju dopaminskih receptora, vazodilataciju (cerebralnu, koronarnu, mezenterijsku), proširenje bubrežnih vena i smanjenje ukupnog perifernog vaskularnog otpora.
- 5-10 mcg / kg u minuti - pospješuje oslobađanje norepinefrina (uslijed pobude B1 i B2 adrenergičkih receptora), potiče rad srca i srčani rad.
- 10-15 mcg / kg u minuti - uzrokuje vazokonstrikciju i tahikardiju (uslijed pobude B1 -adrenoreceptora).
Propranolol je neselektivni blokator B-adrenergičkih receptora i daje se u dozi od 0,25 mg / kg dnevno, oralno. Ako je potrebno, ubuduće se doza može povećati, ali ne više od 3,5 mg / kg svakih šest sati. Za intravenozno sporo davanje (u roku od 10 minuta) koristi se doza od 0,01 mg / kg svakih 6 sati.
Ako se funkcionalna aktivnost miokarda ne smanji i ne primijeti opstrukcija izlaznog trakta lijeve komore, tada se inotropni lijekovi primjenjuju u novorođenčadi:
- dopamin (intropin)
- dobutrex (dobutamin).
Dopamin potiče adrenergičke i dopaminske receptore, a dobutamin, za razliku od njega, ne aktivira delta receptore i stoga ne utječe na periferni protok krvi.
Učinak ovih lijekova na hemodinamiku ovisi o dozi. Za pravilno izračunavanje doze inotropnih lijekova ovisno o težini novorođenčeta i uzimajući u obzir različite gestacijske dobi, koriste se posebne tablice.
Ispravljanje poremećaja u ravnoteži elektrolita.
Prije svega, morate normalizirati sadržaj magnezijuma u krvi. Da biste to učinili, unesite 25% otopinu magnezijum sulfata sa brzinom od 0,2 ml na kg težine.
Hipokalcemija se rijetko klinički ispoljava, a ispravlja je 10% -tnom otopinom kalcijevog glukonata u dozi od 2 ml na kg tjelesne težine. Lijek se primjenjuje u roku od 5 minuta kapanjem ili tekućinom.
Fototerapija se koristi za liječenje žutice.