Slab vid otkriva se kod gotovo 85% pacijenata sa dijabetesom tipa 1. Dijabetička retinopatija usložnjava tijek dijabetesa nakon 15-20 godina bolesti. Ako se dijabetes tipa 2 otkrije u starosti, tada se polovini bolesnika dijagnosticira oštećenje žila koje hrane oči.
U pravilu se retinopatija kod dijabetesa kombinira sa sistemskim poremećajima cirkulacije, manifestacijama dijabetičkog stopala i nefropatije.
Jačina oštećenja očiju povezana je sa stepenom povećanja glukoze u krvi, nivou krvnog pritiska, kao i povećanjem holesterola i poremećajima zgrušavanja krvi.
Manifestacije retinopatije kod dijabetesa
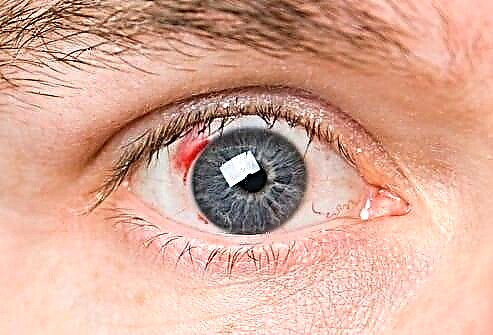 Glavni faktor koji utječe na smanjenje oštrine vida kod pacijenata s dijabetesom je dijabetički edem makule. Pri tome se tekućina nakuplja u samom centru mrežnice, gdje se nalazi žuta mrlja (makula), čije su stanice odgovorne za centralni vid.
Glavni faktor koji utječe na smanjenje oštrine vida kod pacijenata s dijabetesom je dijabetički edem makule. Pri tome se tekućina nakuplja u samom centru mrežnice, gdje se nalazi žuta mrlja (makula), čije su stanice odgovorne za centralni vid.
Mehanizam razvoja edema povezan je s činjenicom da s povišenom razinom glukoze uništavaju se zidovi malih žila. Takve promjene nazivaju se mikroaneurizmi. Dolazi do znojenja tečnosti kroz krhke žile, a akumulira se u mrežnici.
Ispitivanje pomoću optičke koherencijske tomografije otkrilo je nekoliko vrsta dijabetičke makulopatije: spužvasti edem mrežnice, cistični edem i odvajanje mrežnice.
Pored dijabetičke retinopatije, edemi mogu uzrokovati takva patološka stanja:
- Tromboza mrežnice mrežnice.
- Uveitis, pri kojem koroida očne jabučice postaje upaljena.
- Traumatske povrede.
- Komplikacije hirurškog liječenja.
Dijabetički edem makule prati smanjenje pretežno središnjeg vidnog polja, slika postaje mutna, linije zamućene, ravne linije izgledaju zakrivljene ili talasaste.
Percepcija boje se mijenja, u predmetima se pojavljuje ružičasti ton. Povećava se osetljivost na jarko svetlo. Ujutro, oštrina vida može biti lošija nego tokom dana, razlike u refrakciji mogu biti od 0,25 dioptrije.
Ako se bolest otkrije u ranim fazama, sve dok se ne počnu stvarati nove žile, onda smanjenje vida može biti reverzibilno. Ali period oporavka je dug i kreće se od 90 dana do 15 mjeseci.
Dugotrajno oticanje makule može dovesti do smrti ćelije mrežnice i potpunog gubitka vida. To također ovisi o učestalosti procesa. Ako lezija zahvati cijeli središnji dio, tada je prognoza bolesti loša. Promjene tačaka obično se mogu izliječiti.
Rutinskim pregledom fundusa mogu se otkriti samo izraženi opsežni edemi. S malim dimenzijama može se posumnjati po potamnjeloj boji i zadebljanjem središnjeg dijela. Karakteristično je i savijanje krvnih žila u makuli. Od savremenih dijagnostičkih metoda koje se koriste:
- Ispituje se optička koherencijska tomografija (debljina mrežnice, volumen, struktura).
- Heidelbergova retinološka tomografija (ispituju se samo debljina mrežnice i indeks edema).
- Fluorescentna angiografija - ispitivanje mrežnih žila pomoću kontrastnog medija.
Lijek za makularni edem
 Kada se otkrije dijabetički edem makule, liječenje započinje smanjenjem povišenog šećera u krvi. Dokazano je da se prilikom prelaska pacijenata u režim intenzivnog inzulinskog liječenja smanjuje rizik od pojave i napredovanja slabog vida kod dijabetičke retinopatije.
Kada se otkrije dijabetički edem makule, liječenje započinje smanjenjem povišenog šećera u krvi. Dokazano je da se prilikom prelaska pacijenata u režim intenzivnog inzulinskog liječenja smanjuje rizik od pojave i napredovanja slabog vida kod dijabetičke retinopatije.
Ovisno o trajanju makularnog edema i stadijuma postupka, odabire se metoda liječenja: konzervativna, laserska koagulacija ili hirurška. Za konzervativno liječenje koristi se protuupalna terapija i uvođenje posebnih lijekova u staklastu šupljinu.
Uklanjanje upalnog procesa vrši se upotrebom nesteroidnih lijekova u obliku kapi za oči, tableta ili injekcija. Ova skupina lijekova ima prednost u odnosu na kortikosteroide, jer uzrokuje manje nuspojava (povećani intraokularni tlak, smanjena lokalna zaštita i pojava čireva na rožnici).
Za uvođenje u staklastu šupljinu koriste se:
- Kortikosteroidi - Kenalog i deksametazon.
- Blokatori vaskularnog endotelnog faktora rasta
Uvođenje kortikosteroida, čak i jednom, smanjuje edem mrežnice, povećava oštrinu vida. Trajanje ovog efekta može biti i do šest mjeseci, ali tada se lijek razrjeđuje, učinak se smanjuje i dijabetički edem mrežnice ponovo se povećava. Stoga se s vremenom provode ponovljene injekcije.
Nuspojave steroidnih lijekova su razvoj zamućenja leće i povećani intraokularni tlak.
Faktor vaskularnog rasta utječe na rast i propusnost (normalnog i patološkog) cijelog vaskularnog dna. Njegova koncentracija u tkivima oka odražava ozbiljnost patologije. Dijabetička retinopatija može se liječiti korištenjem antagonista vaskularnog endotelnog faktora rasta.
Koriste se tri lijeka: Avastin, Macugen i Lucentis. Njihovo uvođenje pomaže usporavanju procesa nepovratnog gubitka vida, ali isto tako ih je potrebno više puta davati zbog smanjenja aktivnosti i koncentracije u tkivima oka.
Liječenje makularnog edema laserskom koagulacijom
 Uprkos pojedinačnim pozitivnim efektima davanja lijekova staklastom tijelu, dugoročni rezultati pokazuju da nijedan od lijekova ne može u potpunosti inhibirati oštećenje mrežnice kod dijabetičkog edema makule.
Uprkos pojedinačnim pozitivnim efektima davanja lijekova staklastom tijelu, dugoročni rezultati pokazuju da nijedan od lijekova ne može u potpunosti inhibirati oštećenje mrežnice kod dijabetičkog edema makule.
U terapeutske svrhe koristi se metoda laserske koagulacije najviše uništenih, neispravnih žila. U ovom je slučaju potrebno uzeti u obzir kliničku sliku svakog pacijenta pojedinačno, jer ako dijabetički edem zahvaća ograničeno područje ili mu ne prijeti vidu, nalazi se izvan središta, tada se ne provodi lasersko liječenje.
Nedostatak laserske koagulacije je što ne vraća izgubljeni vid, već samo sprečava njegov daljnji gubitak. Nepovratne promjene mrežnice kod dijabetesa uzrokovane su smrću nekih neurona.
Pošto su ćelije mrežnice vrlo specifične, njihov oporavak ne dolazi.
Simptomi progresije retinopatije kod dijabetesa
 Prognoza efikasnosti lečenja zavisi od stadijuma bolesti. Pojava makularnog edema početna je faza dijabetičke retinopatije.
Prognoza efikasnosti lečenja zavisi od stadijuma bolesti. Pojava makularnog edema početna je faza dijabetičke retinopatije.
Ako se dijagnoza ne postavi pravodobno, tada kao odgovor na smanjenje dotoka krvi, formiranje i rast krvnih žila počinje nadoknađivati oštećene.
Nove mrežnice rastu unutar mrežnice i ponekad prodiru u staklovinu. Krhki su i često rastrgani, stvaraju se ugrušci krvi. Postepeno, na tim mestima raste vezivno tkivo.
Proliferativni stadij dijabetičke retinopatije manifestuje se takvim znacima:
- Istezanje mrežnice i piling od oka.
- Povećani pritisak unutar očne jabučice.
- Gubitak vida.
- Pogoršanje noćnog vida.
- Značajno distorziranje predmeta.
U ovoj fazi je indicirano lasersko liječenje i hirurško liječenje. Uz izražene promjene, dolazi do potpunog gubitka vida kod dijabetes melitusa.
Kada se vrši uklanjanje staklastog stakla?
Nakon laserske koagulacije vid se može smanjiti, vidno se polje sužava i sposobnost gledanja u mraku opada. Tada, nakon perioda oporavka, obično dolazi do dugotrajne stabilizacije.
Ako krvarenja u staklastom tijelu ne prestanu, tada pacijentu može biti propisana operacija za uklanjanje staklastog tijela - vitrektomija. Tijekom operacije, mrežnice mrežnice su presječene, a staklast se uklanja, a na njegovo mjesto se uvodi sterilna otopina. Ako postoje znakovi odbacivanja mrežnice, ona se vraća u svoj uobičajeni položaj.
Nakon operacije, kod većine bolesnika moguće je vratiti vid, pogotovo ako nema eksfolijacije mrežnice. U takvim slučajevima, uspješni slučajevi s kratkotrajnim pilingom dosežu približno 50%.
Indikacije za uklanjanje staklastog tkiva su promjene koje potvrđuju tomografija koje komprimiraju mrežnicu i podržavaju makularni edem. Takve manifestacije uključuju:
- Označeno krvarenje iz staklastog tkiva, duže od šest mjeseci.
- Vučna mrežnica.
- Trajne fibrotske promjene u staklovini.
Operacije se izvode mikrokirurškom, minimalno invazivnom metodom.
Sa odvojenom mrežnicom izvodi se kompletna hirurška intervencija pod općom anestezijom.
Prevencija dijabetičke retinopatije
 Kako biste spriječili oštećenje mrežnice, morate metabolizam ugljikohidrata približiti normalnoj vrijednosti i postići naknadu dijabetesa. U tu se svrhu liječenje inzulinom primjenjuje kod prve vrste dijabetesa. Ako je nivo glikemije visok, tada se učestalost injekcija povećava i doza se prilagođava.
Kako biste spriječili oštećenje mrežnice, morate metabolizam ugljikohidrata približiti normalnoj vrijednosti i postići naknadu dijabetesa. U tu se svrhu liječenje inzulinom primjenjuje kod prve vrste dijabetesa. Ako je nivo glikemije visok, tada se učestalost injekcija povećava i doza se prilagođava.
Također, uz inzulinsku terapiju treba uzeti u obzir i mogućnost labilnog tijeka dijabetes melitusa. Kod dijabetesa tipa 2, inzulin s produljenim djelovanjem može se propisati kao dodatak tabletama za snižavanje šećera. Ukoliko se ne postigne kompenzacija, pacijenti se prebacuju u potpunosti na inzulinske pripravke.
Uz bilo koju vrstu dijabetesa, masna hrana, posebno ona životinjskog porijekla (masna jela, mljevena hrana, mliječni proizvodi visokog sadržaja masti, puter) ograničena su u njihovoj prehrani. Ako je moguće, morate smanjiti potrošnju mesa i preći na riblja jela, povrće i malo povrća.
Važno je jesti lipotropnu hranu, koja uključuje skuta, zobene kaše, orašaste plodove. Jednostavni ugljikohidrati su potpuno zabranjeni:
- Šećer, svi proizvodi i jela s njim.
- Pečenje
- Slatkiši, deserti, med.
- Džem i slatko voće.
- Sladoled.
- Sokovi i pića sa industrijskim šećerom.
Kriterij za kompenzaciju šećerne bolesti je razina gliciranog hemoglobina ispod 6,2%. Najobjektivnije odražava nizak rizik od oštećenja krvnih žila. Sa stopama iznad 7,5%, vjerovatnoća za razvoj komplikacija dijabetesa naglo se povećava.
Drugi pokazatelj koji je potrebno stalno pratiti je nivo krvnog pritiska. Treba ga podržati na brojevima koji nisu veći od 130/80. Upotreba antihipertenzivnih lijekova pokazala se efikasnom u sprečavanju promjena na mrežnici oka.
Upotreba u prevenciji vaskularnih lijekova, koja uključuje Dicinon, Cavinton, Prodectin, ne donosi izraženi zaštitni učinak na razvoj i napredovanje dijabetičke retinopatije.
Otkrivanje retinopatije u ranim fazama moguće je samo uz redovne posjete optometristu. U tom se slučaju pregledava fundus u uvjetima širenja zjenice i mjerenja intraokularnog tlaka.
Učestalost pregleda pacijenata sa povećanim rizikom od dijabetičke retinopatije:
- Nedostatak znakova - 1 put godišnje.
- Faza neproliferacije - 2 puta godišnje.
- Stadijum dijabetičkih edema makule - najmanje 3 puta godišnje.
- Kada postoje znakovi vaskularne proliferacije - najmanje 5 puta godišnje (prema indikacijama češće)
U riziku od razvoja dijabetičke retinopatije bolesnici su s produljenom hiperglikemijom i arterijskom hipertenzijom drugog i trećeg stupnja, znacima cerebrovaskularne nesreće i pušači. Također je važna nasljedna predispozicija za smanjen vid ili patologiju mrežnice.
Saznajte video o makularnom edemu pomoći će videu u ovom članku.