Dislipidemija kod dijabetesa je stanje kada pacijentova krv sadrži povišen sadržaj lipoproteina i lipida.
Višak tih tvari je opasan po tome što povećava vjerojatnost raznih poremećaja u radu kardiovaskularnog sustava, što često dovodi do pojave ateroskleroze. Visoka koncentracija holesterola doprinosi pojavi akutnog pankreatitisa.
Hiperlipidemija je često povezana s dijabetesom. Klinička slika ovog stanja slična je znacima srčanih patologija i ateroskleroze. Možete ga otkriti nakon laboratorijskog ispitivanja.
Dislipidemija: šta je to, faktori razvoja dijabetesa
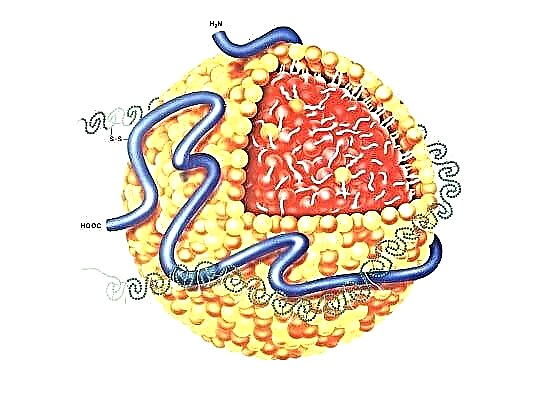 Lipoproteini su makromolekularni, sferični kompleksi koji su nosioci različitih proteina i lipida u krvnoj plazmi. Hidrofobni trigliceridi zajedno s molekulama estera holesterola tvore jezgro lipoproteina, koje je okruženo amfipatskim proteinima i fosfolipidima.
Lipoproteini su makromolekularni, sferični kompleksi koji su nosioci različitih proteina i lipida u krvnoj plazmi. Hidrofobni trigliceridi zajedno s molekulama estera holesterola tvore jezgro lipoproteina, koje je okruženo amfipatskim proteinima i fosfolipidima.
Jezgro lipoproteina sadrži 100-5000 estera holesterola i triglicerida. Površinski proteini lipoproteini su alo-lipoproteini. Oni ne samo da oslobađaju lipide iz jezgre, već i učestvuju u transportu lipoproteina i u regulaciji koncentracije lipida u plazmi.
Apolipoprotein B100 potreban je za proizvodnju jetrenih lipoproteina različite gustoće (nizak, srednji, gusti). Apo B 48 odgovoran je za ulazak hilomikrona iz crijeva. A ApoA-1 je vodeći strukturni protein HDL-a.
Dislipidemija kod dijabetesa tipa 2 uzrokuje niz faktora:
- Nekompenzirani metabolizam.
- Gojazni.
- Neželjena reakcija nakon uzimanja velike doze određenih lijekova (beta blokatori, diuretici, androgeni, sistemski kortikosteroidi, progestini, imunosupresivi, AIP).
- Nasljedna hiperlipidemija.
- Popratne bolesti (najčešće dijabetes - to je hipotireoza).
Zašto dijabetes prekida metabolizam lipoproteina i hilomikrona? Nakon jela, trigliceridi (prehrambene masti) zajedno s holesterolom apsorbiraju se tankim crijevima i uvode u jezgro formirajućihimilomikrona koji ulaze u limfni sustav, a nakon što se uključe u cirkulaciju kroz superiornu venu kavu.
U kapilarnom dnu, mišići hilomirona i masnog tkiva vežu enzime lipoprotein lipaze. Kao rezultat toga, oslobađaju se slobodne masne kiseline.
FFA se hvataju adipociti, gdje se ponovo pojavljuju u sastavu triglicerida. Ako mišić uhvati FFA, tada ih koristi kao energent, povezujući se sa unutarćelijskim metabolizmom.
Ostaci (ostaci hilomikrona) produkt su lipolitičkog procesa kojim je izgubljeno oko 75% triglicerida koji se brzo metabolizira u jetri.
 PL - hepatička lipaza (trigliceridi), hidrolizujući trigliceridi iz ostataka hilomikrona, još uvijek sudjeluje u uklanjanju ostataka. Kod šećerne bolesti tipa 2 često se javlja poremećaj u metabolizmu ostataka holomikrona i hilomikrona. Štoviše, sa ovim oblikom hronične hiperglikemije, aktivnost LPL je smanjena.
PL - hepatička lipaza (trigliceridi), hidrolizujući trigliceridi iz ostataka hilomikrona, još uvijek sudjeluje u uklanjanju ostataka. Kod šećerne bolesti tipa 2 često se javlja poremećaj u metabolizmu ostataka holomikrona i hilomikrona. Štoviše, sa ovim oblikom hronične hiperglikemije, aktivnost LPL je smanjena.
Međutim, otpornost na inzulin potiče stvaranje hilomikrona u crijevima. U slučaju dijabetesa tipa 1, poremećaji metabolizma lipida nastaju samo uz dekompenzaciju bolesti. To se manifestuje intenzivnim padom Ll aktivnosti, što je praćeno snažnim povećanjem količine triglicerida nakon jela.
Hiperlipidemija se može javiti i kao rezultat genetski utvrđenih oštećenja. VLDLP stvaraju jetri, holesterol i trigliceridi u jezgri, a molekuli fosfolipida i Apo 100 nalaze se na površini.
Proizvodnja VLDL u jetri potaknuta je velikim unosom FFA u svoje masno tkivo. Ali moguća je i pojačana sinteza u jetri kolesterola i FFA kod dijabetesa koji nije ovisan o inzulinu, zbog čega se i povećava proizvodnja VLDL.
Trigliceridi u VLDL u plazmi hidroliziraju se u LPL, pretvarajući se u male i guste LSPP i VLDL. Primjetno je da su LPP slični ostacima klomikrona, ali razlikuju se po tome što se pored iskorištavanja u jetri kataboliziraju u krvi u LDL. Dakle, aktivnost LPL-a omogućava normalnu metaboličku funkciju počevši od VLDL-a, prelazeći na STD i završavajući sa LDL-om.
ApoVUO je jedini protein smješten na površini LDL-a koji je ligand za LDL receptore. Stoga, sadržaj LDL-a u krvi ovisi o dva faktora:
- dostupnost LDL receptora;
- LDL proizvodi.
Kod dijabetesa tipa 2, trigliceridi VLDL često se napuhuju. Povećana koncentracija holesterola kroz LDL u kroničnoj hiperglikemiji objašnjava se njegovim povećanim sadržajem u svakoj od čestica lipoproteina.
Peroksidacija ili glikacija LDL dovodi do neispravnog funkcioniranja normalne eliminacije čestica lipoproteina, što dovodi do činjenice da se počinju sakupljati na vaskularnim zidovima. Uz to, inzulin potiče ekspresiju gena receptora LDL, pa prema tome, otpornost na inzulin ili nedostatak hormona također mogu negativno utjecati na metabolizam LDL.
HDL je složena struktura. Polazne čestice se nazivaju prebeta-HDL. Riječ je o akcesorima slobodnog ćelijskog kolesterola, pa je HDL prvi korak u transportu holesterola u jetru i periferna tkiva, gdje oni izlaze iz tijela.
Esteri holesterola mogu također biti dio VLDL čestica i hilomikrona u prisustvu proteina za transport kolesterola estera. Kod šećerne bolesti tipa 2, HDL-C indeks često se smanjuje zbog povećanog transfera estera holesterola iz HDL u HDL.
Međutim, kod dijabetesa tipa 1, HDL-C ostaje normalan ili malo precijenjen.
Opći principi tretmana
 Terapija dijabetičke dislipidemije temelji se na tri vodeća principa. Ovo je kontrola šećera u krvi, gubitak težine i dijeta.
Terapija dijabetičke dislipidemije temelji se na tri vodeća principa. Ovo je kontrola šećera u krvi, gubitak težine i dijeta.
Kod druge vrste dijabetesa treba ograničiti unos jednostavnih ugljikohidrata, kolesterola i zasićenih masti. U svakodnevni je izbor poželjno uključiti proizvode koji sadrže mononezasićene masne kiseline i dijetalna vlakna, čime poboljšavamo lipidni profil.
Ako se dijabetičar aktivno bori s viškom kilograma, tada će se koncentracija triglicerida u njegovoj krvi smanjiti za 18%, a antitijela koja smanjuju kolesterol i kolesterol smanjuju za 8%.
Vrijedno je napomenuti da kod dijabetesa koji nije ovisan o inzulinu uzimanje lijekova za snižavanje šećera, uključujući dodatni inzulin samo djelomično obnavlja normalnu razinu metabolizma masti.
Dakle, Metformin može samo smanjiti trigliceride u plazmi do 10%, Pioglitazon - do 20%, a Rosiglitazon nema uticaja na metabolizam lipida. Što se tiče LDL-C, lijekovi za snižavanje šećera utječu na ovaj postupak kako slijedi:
- Metformin smanjuje za 5-10%;
- Pioglitazon se povećava za 5-15%;
- Rosiglitazon raste za 15% ili više.
Terapija inzulinom doprinosi neznatnom smanjenju LDL-C. A sulfonamidi nemaju značajan uticaj na metabolizam lipida.
Kod dijabetesa tipa 1, intenzivna terapija inzulinom može značajno smanjiti LDL-C i trigliceride u plazmi. Međutim, nivo nadoknade metabolizma lipida ne utječe na HDL-C kod drugog oblika dijabetesa.
Sulfanilamidi koji snižavaju šećer u krvi ne utječu na koncentraciju HDL-C. Međutim, Metformin, zbog smanjenja triglicerida, povećava HDL-C, ali ne puno.
Pioglitazon i Rosiglitazon povećavaju HDL-C kod pacijenata sa dijabetesom tipa 2. Dakle, za normalizaciju metabolizma masnoće kod dijabetičara koji nisu ovisni o insulinu, potrebno je liječenje snižavanjem lipida. A u slučaju prve vrste dijabetesa potrebno je postići kompenzaciju za metabolizam ugljikohidrata.
Hipolipidemija kod dijabetesa liječi se statinima i drugim lijekovima, koji uključuju Niacin, SCF, Fenofibrate, Ezetimibe. Takvi lijekovi smanjuju LDL kolesterol.
Za povećanje HDL-C koriste se fibrati i nikotinska kiselina, koji omogućava snižavanje stope triglicerida. Iz druge grupe treba izdvojiti Gemfibrozil, Fenofibrate, ali i Niacin. Ako je razina LDL-C previsoka, tada su dijabetičarima propisane visoke doze statina.
Kombinovana hiperlipidemija se eliminiše na tri načina:
- povećana doza statina;
- kombinacija satena i fibrata;
- kombinacija satena s niacinom.
Razlozi zbog kojih treba provesti sveobuhvatni tretman za smanjenje lipida su različiti. Prvo, ovaj pristup efikasno snižava LDL-C i LDL-C.
Drugo, kombinirana terapija smanjuje vjerojatnost nuspojava i smanjuje kolesterol-LDL povezan s uzimanjem fibrata.
Treće, ovaj pristup omogućava upotrebu SCLC-a kod pacijenata sa hipertrigliceridemijom i precijenjenim pokazateljem LDL-C.
Grupe lijekova koji se koriste protiv dislipidemije
 Postoje 3 kategorije lijekova koji utječu na lipoproteine u plazmi. To su inhibitori reduktaze HMG-COA, sekvestranti žučnih kiselina, fibrati.
Postoje 3 kategorije lijekova koji utječu na lipoproteine u plazmi. To su inhibitori reduktaze HMG-COA, sekvestranti žučnih kiselina, fibrati.
Statini se često koriste za snižavanje koncentracije LDL-C, pa su propisani za hiperlipidemiju. Pravastatin, Simvastatin, Lovastatin su metaboliti gljivica ili derivati metabolita. I Rosuvastatin, Atorvastatin, Fluvastatin su sintetski lijekovi.
Simvastatin i Lovastatin smatraju se "pro-agentima" jer imaju terapijski efekat tek nakon hidrolize u jetri. I ostali statini se izlučuju u aktivnom obliku.
Princip djelovanja inhibitora HMG-COA reduktaze je da suzbijaju ključni enzim za sintezu holesterola. Uz to, ova sredstva smanjuju proizvodnju Apo B100, koji aktiviraju LDL receptore i sadrže lipoproteine. To dovodi do činjenice da koncentracija triglicerida VLDL, LDL kolesterola, naglo opada u krvi.
Farmakokinetika statina:
- apsorpcija od 30 do 90%;
- metaboliše jetra od 50 do 79%;
- više izlučuju bubrezi.
Sa interakcijom statina s FFA smanjuje se njihova apsorpcija. Također, sličan učinak zabilježen je i s kombinacijom lijekova koji potenciraju miopatski učinak Lovastatina.
Pored toga, pokazatelji Lovastatina, atorvastatina i Simvastatina povećavat će se nakon konzumiranja soka od grejpa. Uvođenjem Warfarina i Rosuvastatina dolazi do povećanja protrombinskog djelovanja.
U dnevnoj dozi od 10-40 mg, inhibitori HMG-COA reduktaze snižavaju koncentraciju LDL kolesterola na 50% i povećavaju HDL-C za 5-10%.
Statini su indicirani za dijabetičare s umjereno povišenim TG-om i s visokim LDL kolesterolom. Također sprječavaju stvaranje žučnih kamenaca, što je posebno važno za dijabetičku neuropatiju.
Miozitis je najčešća nuspojava nakon uzimanja statina, ali se retko razvija. Neželjene reakcije kao što su:
- zatvor
- artralgija;
- bol u trbuhu
- dispepsija i dijabetička dijareja;
- bolovi u mišićima
Sequestransi žučnih kiselina su smole koje vezuju žučne kiseline u crevima. Takvi lijekovi snižavaju LDL-C na 30% mijenjanjem HDL sadržaja. Potencijalno, SCFA mogu povećati trigliceride.
U liječenju dislipidemije kod dijabetes melitusa, djelotvornost sekvestranata žučne kiseline slična je djelovanju statina, ali samo uz kombiniranu uporabu ovih lijekova. SCFA se u malim količinama apsorbuje u crevima. Terapeutski učinak određuje se nivoom snižavanja holesterola, koji se manifestuje za 2-3 sedmice.
SCFA utječu na apsorpciju mnogih lijekova, uključujući oralne kontraceptive, antiaritmičke i antikonvulzive. Stoga bi se ostala sredstva trebala uzimati tek nakon što su prošla 4 sata nakon uzimanja SCFA.
Za uklanjanje hiperholesterolemije koriste se sekvestracije žučne kiseline. No kako ova kategorija lijekova može izazvati povećanje koncentracije triglicerida, važno je kontrolirati ovaj pokazatelj tijekom liječenja. Stoga se SCFA ne smije uzimati u bolesnika s hiper-trigliceridemijom.
Najčešće, nakon uzimanja SCFA, nastaju zatvor i dispeptički poremećaji. Ne možete kombinirati njihov unos sa sulfonamidima i drugim lijekovima, promatrajući šest sati pauze. SKHK je kontraindiciran u prisustvu kamenca u žučnoj kesici, gastrointestinalnoj i potpunoj bilijarnoj opstrukciji i povećanoj koncentraciji triglicerida.
 Derivati vlaknastih kiselina kao što su Hem fibrosil i Fenofibrate su PPAR alfa agonisti. Slični lijekovi za dijabetes snažno djeluju na metabolizam lipida, smanjujući vjerovatnoću za razvoj kardiovaskularnih komplikacija. Dakle, fibrati snižavaju holesterol-LDL do 20%, trigliceridi - do 50%, a nivo holesterola-HDL raste za 10-20%.
Derivati vlaknastih kiselina kao što su Hem fibrosil i Fenofibrate su PPAR alfa agonisti. Slični lijekovi za dijabetes snažno djeluju na metabolizam lipida, smanjujući vjerovatnoću za razvoj kardiovaskularnih komplikacija. Dakle, fibrati snižavaju holesterol-LDL do 20%, trigliceridi - do 50%, a nivo holesterola-HDL raste za 10-20%.
Važno je napomenuti da je fenofibrat dobra alternativa u liječenju visokih koncentracija LDL-C kod dijabetičara koji uzimaju statine koji nisu imali željeni učinak.
Fibrati utiču na metabolizam lipida kod dijabetesa, povećavajući sintezu:
- lipoprotein lipaza;
- ABC-A1;
- Apo A-P i apo A-1 (glavni HDL proteini).
Fibrati takođe smanjuju ekspresiju proteina apsorpcije kritičnog holesterola i smanjuju apo C-III. Takođe, lijekovi povećavaju apo A-V, čija proizvodnja smanjuje koncentraciju lipoproteina, s velikom količinom TG.
Uz to, esteri fibrata inhibiraju lipogenezu u jetri. Uzajamno djeluju s jetrenim X receptorom, inhibirajući PCR-posredanu lipogenezu. Derivati vlaknaste kiseline imaju i antiaterogeni učinak.
Međutim, vodeća sredstva za dislipidemiju su statini, a fibrati su propisani za dijabetes ovisan o inzulinu, samo onim pacijentima koji ne mogu podnijeti ove lijekove. Za kombinirano liječenje fibrata preporučuje se upotreba fenofibrata.
Vrijedi napomenuti da se takvi lijekovi mogu propisati za smanjenje LDL s malom koncentracijom TG. Ali u ovom se slučaju često koriste lijekovi iz drugih grupacija, poput SCFA, nikotinska kiselina i statini.
Prosječno trajanje fibratske terapije je 3-6 mjeseci. Budući da ovi lijekovi povećavaju vjerojatnost pojave kolelitijaze, ne trebaju ih koristiti dijabetičari s autonomnom neuropatijom.
Dijabetičari s nefropatijom i stariji pacijenti trebaju vrlo pažljivo koristiti fibrate, jer ih bubrezi više eliminiraju. Tokom laktacije i za vreme trudnoće, lečenje ovim sredstvima je zabranjeno.
Najčešće neželjene reakcije na uzimanje fibrata su:
- nadutost;
- mučnina
- erektilna disfunkcija;
- bol u trbuhu
- osipi na koži;
- povraćanje
- proliv
- Vrtoglavica
- zatvor i slične stvari.
Pored statina, SCFA i fibrata, za hiperlipidemiju koja se kod dijabetičara razvija nakon 50 godina, može se propisati nikotinska kiselina. Ovo je jedino sredstvo za snižavanje lipida koje snižava koncentraciju lipoproteina, ali ima dosta nuspojava.
Takođe, lekar može da propiše omega-3 masne kiseline za smanjenje hipertrigliceridemije. Štoviše, OZHK smanjuje rizik od srčanih problema i ima antiatirogeni učinak. Video u ovom članku reći će vam kako liječiti poremećaje metabolizma lipida.