Neke su bolesti vrlo specifične. To su pankreatitis i dijabetes.
Zbog toga se može činiti da međusobno nemaju veze. U stvari, šta je zajedničko između upale gušterače i visokog šećera u krvi?
U međuvremenu, obje ove ozbiljne bolesti su međusobno povezane i često se primjećuju kod jednog pacijenta. Gušterača ima dvije funkcije. Proizvode enzime i inzulin. Prvo je potrebno za razgradnju hrane, drugo - glukoza.
Poremećaji u gušterači dovode do dijabetesa. U većini slučajeva razvija se „slatka“ bolest drugog tipa. Takva nevjerojatna komplikacija javlja se kod više od 1/3 pacijenata kod kojih je dijagnosticiran hronični pankreatitis.
Mehanizam razvoja dijabetesa
Da bi pankreatitis prešao u trajni oblik, trebati će mnogo vremena, do 10 godina. U tom periodu pacijent oseća povremene bolove u levom hipohondrijumu. Upravo se te neugodne senzacije smatraju glavnim znakovima bolesti.
Ali bol može proći dovoljno brzo, a pacijent do sljedećeg napada zaboravi na svoje nelagode. Ako ne pratite dijetu, ne uzimajte lijekove, patologija postaje hronična. U ovom slučaju pacijenta ne brine samo bol u lijevoj strani.
Pojavljuju se simptomi koji ukazuju na probavne disfunkcije:

- žgaravica;
- proliv
- nadimanje;
- mučnina
- nedostatak apetita;
- povraćanje
Ovu fazu tijeka pankreatitisa karakterizira i poremećen metabolizam ugljikohidrata. Nivo glukoze u krvi opada, to se događa sporadično i spontano. Ovaj fenomen je razumljiv - beta ćelije se iritiraju, na upalu reagiraju otpuštanjem visokih doza inzulina.
Kad pankreatitis napreduje, gušterača se više ne može nositi sa svojim endokrinim zadacima. U tom slučaju pacijent ima toleranciju na glukozu. Odnosno, nakon jela u pacijentovoj krvi može se otkriti značajan udio šećera, čija se razina ne smanjuje dugo.
Već smo rekli da pankreatitis prelazi u hronični stadij u roku od deset godina.
Trebat će neko vrijeme da u potpunosti razvije dijabetes. Obično to traje oko pet godina.
Najčešće se dijabetes tipa 2 razvija kada se izlučuje dovoljna količina inzulina, ali njegov ulazak u krv je otežan.
Višak glukoze nije u jetri i mišićima, već sudjeluje u uništavanju krvnih sudova. Ako se pojavi dijabetes tipa 1, upala gušterače izaziva zamjenu ćelija pankreasa masnim ili vezivnim tkivom. Normalne stanice se sažmu, postaju manje i atrofiraju.
Jednostavno više ne mogu ispuniti svoju funkciju - prestaju lučiti sok i inzulin u krvi i uslijed toga umiru. Taj proces dovodi do razvoja dijabetesa tipa 1. U ovom slučaju trebali biste znati da je nekroza ćelije gušterače nepovratna pojava. Proizvodnja inzulina ne nastaje, u krvi dolazi do povećanja razine šećera.
Simptomi pankreatitisa
Na samom početku bolesti pacijenta muče rezanje bolova. Lokalizirani su u lijevom hipohondrijumu. Bol nastaje s razlogom. Ovo je reakcija na hranu. Bolne manifestacije javljaju se otprilike 2 sata nakon doručka, ručka itd. Za to vreme, hrana ulazi u creva. Treba joj sok pankreasa.

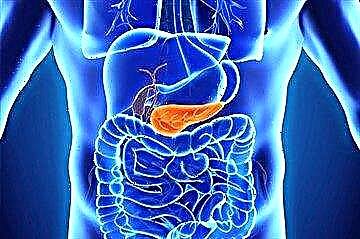
Struktura gušterače
Prve mjesece razvoja bolesti karakteriziraju periodična bol i naknadno utapanje. Ako ne obraćate pažnju na ove ponavljajuće napade, ne slijedite dijetu - pankreatitis postaje hroničan.
Zanemarena bolest očituje se simptomima koji su direktno povezani sa gastrointestinalnim traktom. Nadimanje, žgaravica, mučnina, nedostatak apetita - daleko od potpune liste neugodnih manifestacija hroničnog pankreatitisa. Bolest pogađa ćelije koje luče sok. Njihov nedostatak dovodi do velikog problema - neprobavljivosti hrane.
 Najčešće, bolest započinje akutno. Pacijent doživljava jaku, reznuću bol u lijevoj strani. Napad može trajati nekoliko sati.
Najčešće, bolest započinje akutno. Pacijent doživljava jaku, reznuću bol u lijevoj strani. Napad može trajati nekoliko sati.
Jednostavno je nemoguće podnijeti takvu bol, trebalo bi pozvati liječnika. Ako se sumnja na pankreatitis, pacijentu se nudi liječenje u bolnici.
Pri prvim simptomima bolesti trebate odmah konzultirati liječnika i metodično obaviti sve njegove termine jer patologija prijeti ozbiljnom komplikacijom koja uništava cijelo tijelo.
Kako lečiti pankreatitis?
Pacijent kojem je dijagnosticirano ovo treba biti dobro svjestan da dijabetes može biti njegova druga bolest.Ponekad nije moguće spriječiti razvoj „slatke“ bolesti. Bitka s obje tegobe u ovom će slučaju trebati mnogo truda i novca.
Ipak, u ovom slučaju ne treba odustati, jer povećana glikemija uništava sve organe i sisteme, što dovodi do smrti tkiva.
Cilj liječenja je inhibicija propadanja pankreasa. Da biste to postigli, morat ćete koristiti statine, hormonske lijekove koji pomažu žlijezdi da pravilno radi, usporavaju odumiranje stanica. Uz to, propisani su specijalizirani enzimi koji osiguravaju normalan metabolizam ugljikohidrata.
Kod dijabetesa tipa 1 potrebne su injekcije insulina. Ako je u pitanju drugi tip, tablete se mogu koristiti na početku ove bolesti. Kada bolest napreduje, takvo liječenje je od male koristi, jer nedostatak inzulina postaje apsolutni. Međutim, ovdje se ne zahtijevaju visoke doze ovog lijeka, neophodne za prvu vrstu bolesti.
Kako organizovati pravilnu ishranu?
 Jedan od glavnih uzroka pankreatitisa odavno je identificiran. Ovo je nezdrava dijeta.
Jedan od glavnih uzroka pankreatitisa odavno je identificiran. Ovo je nezdrava dijeta.
Možete potrošiti više godina na liječenju, koristeći sve moguće lijekove za to, a ne biste dobili pozitivan rezultat ako zanemarite dijetu.
Ishrana osobe koja boluje od dijabetesa razlikuje se od tablice pacijenta kod koje je dijagnosticirana nekomplicirana upala gušterače. Pateći od pankreatitisa, potrebno je značajno smanjiti unos hrane koja sadrži masti, brze ugljikohidrate. Ovo posljednje treba reći detaljnije.
Samo smanjenje brzog unosa ugljikohidrata smanjuje rizik za razvoj dijabetesa tipa 2 za nekoliko puta. Slatkiši, proizvodi od brašna mogu se uključiti u prehranu u malim količinama, jer ova hrana povećava nivo glukoze u krvi. Nepoštivanje ovog pravila dovodi do prevelike napetosti gušterače. Iz toga se ona vrlo brzo istroši.
Ljekari obično savjetuju pacijenta da iz prehrane isključi sljedeće namirnice:

- kupus;
- meso, juhe kuhane na njemu;
- jabuke
- pržena, dimljena, masna, začinjena, začinjena hrana;
- majoneza;
- umaci.
Preopterećeno je gušterača obilnom hranom vrlo se ne preporučuje. Pet obroka dnevno je samo razumni minimum, u idealnom slučaju bi pacijenti s pankreatitisom trebali jesti još češće. Vrijedno je zaboraviti na brze zalogaje u pokretu, upotrebu brze hrane.
Morat ćemo se sjetiti stare dobre tradicije - jesti za stolom, temeljito žvakati hranu. Pankreatitis je bolest kod koje se često primjećuje nedovoljan sadržaj željeza u krvi. U ovom slučaju pacijent ne smije jesti meso i jabuke.
Bit će potrebno povećati sadržaj hemoglobina uz pomoć drugih proizvoda. Tu spadaju:

- jetra;
- heljda;
- riba
- jaja.
Vitamini i minerali igraju važnu ulogu u ishrani pacijenta sa pankreatitisom. Dnevno će biti potrebno 300-400 g povrća i voća.
Proteini u prehrani treba da budu do 200 g, masti - ne više od 120 g. Posebnu pažnju treba posvetiti oblačenju posuđa, dnevno ne bi trebalo prelaziti 60 g.
Dijeta
Moraju se poduzeti sve mjere za stabilizaciju pacijenta. To nije lako, ali sasvim je ostvarivo. Bez strogog pridržavanja režima liječenja, podržanog pažljivo promišljenom dijetom, ne možete učiniti.

Iz prehrane treba isključiti začinske začine.
Količina povrća, voća, bjelančevina i masti spomenuta je gore. Te bi podatke trebalo uzeti kao osnovu. Svakodnevno morate izračunati energetsku vrijednost prehrane. Za muškarce dnevna energetska vrijednost ishrane ne smije prelaziti 2500 Kcal, za žene - 2000 Kcal.
Idealnim za ove bolesti se smatra frakcijska prehrana. Vrijedi posebno spomenuti proizvode koji iritiraju želučanu sluznicu. Zabranjeno ih je uključivati u ishranu. To su ljuti začini, sirće, rotkvica, beli luk.
 Idealno su jela na pari. Kuhana hrana takođe ne šteti pacijentu.
Idealno su jela na pari. Kuhana hrana takođe ne šteti pacijentu.
Kada pacijent doživi fazu remisije, hrana se za njega kuha u pećnici ili pirja. Začinjeno, prženo, soljeno, dimljeno i maslac tijekom ovog perioda dozvoljeno je jesti, ali doza junk hrane treba biti mala.
Drugi zahtjev je da se navedeni proizvodi mogu pojaviti na pacijentovoj stolu ako dnevna unos kalorija, ugljikohidrata, masti i bjelančevina to dopušta.
U akutnim fazama bolesti, oporavku nakon nje, štetni proizvodi su potpuno i kategorično isključeni iz prehrane. Ovo su opći zahtjevi za jelovnik pacijenata s pankreatitisom kompliciranim dijabetesom.
Ishrana za određenog pacijenta pomoći će u sastavljanju liječnika koji će uzeti u obzir sve značajke ljudskog tijela, njegov životni stil. Dakle, dijabetičari s pankreatitisom koji se bave sportom trebaju više ugljikohidrata, dojenje, trudnice trebaju dodatne masti.
Srodni videozapisi
O tijeku pankreatitisa kod dijabetesa u videu: